Bieżący numer
Artykuły zaakceptowane
O czasopiśmie
Rada Naukowa
Kolegium Redakcyjne
Polityka prawno-archiwizacyjna
Kodeks etyki publikacyjnej
Wydawca
Informacja o przetwarzaniu danych osobowych w ramach plików cookies oraz subskrypcji newslettera
Archiwum
Dla autorów
Dla recenzentów
Kontakt
Recenzenci
Recenzenci rocznika 2025
Recenzenci rocznika 2024
Recenzenci rocznika 2023
Recenzenci rocznika 2022
Recenzenci rocznika 2021
Recenzenci rocznika 2020
Recenzenci rocznika 2019
Recenzenci rocznika 2018
Recenzenci rocznika 2017
Recenzenci rocznika 2016
Recenzenci rocznika 2015
Recenzenci rocznika 2014
Recenzenci rocznika 2013
Recenzenci rocznika 2012
Polecamy
Śląski Uniwersytet Medyczny w Katowicach
Sklep Wydawnictw SUM
Biblioteka Główna SUM
Polityka prywatności
Deklaracja dostępności
Recenzenci
Recenzenci rocznika 2025
Recenzenci rocznika 2024
Recenzenci rocznika 2023
Recenzenci rocznika 2022
Recenzenci rocznika 2021
Recenzenci rocznika 2020
Recenzenci rocznika 2019
Recenzenci rocznika 2018
Recenzenci rocznika 2017
Recenzenci rocznika 2016
Recenzenci rocznika 2015
Recenzenci rocznika 2014
Recenzenci rocznika 2013
Recenzenci rocznika 2012
Bronchofiberoskopia wspomagana HFNC/NIV jako skuteczna metoda postępowania u pacjentów z wysokim ryzykiem niewydolności oddychania
1
Students’ Scientific Club, Department of Lung Diseases and Tuberculosis, Faculty of Medical Sciences in Zabrze, Medical University of Silesia, Katowice, Poland
2
Department of Lung Diseases and Tuberculosis, Faculty of Medical Sciences in Zabrze, Medical University of Silesia, Katowice, Poland
3
Department of Anesthesiology and Intensive Therapy, Sergeant Grzegorz Załoga Independent Public Health Care Institute of the Ministry of Internal Affairs and Administration in Katowice, Poland
Autor do korespondencji
Szymon Gawęda
Studenckie Koło Naukowe przy Katedrze i Klinice Chorób Płuc i Gruźlicy, Śląski Uniwersytet Medyczny w Katowicach
Studenckie Koło Naukowe przy Katedrze i Klinice Chorób Płuc i Gruźlicy, Śląski Uniwersytet Medyczny w Katowicach
Ann. Acad. Med. Siles. 2024;78:317-323
SŁOWA KLUCZOWE
bronchofiberoskopiawentylacja nieinwazyjnaterapia wysokoprzepływowadiagnostyka dróg oddechowychniewydolność oddychania
DZIEDZINY
STRESZCZENIE
Wprowadzenie:
Bronchofiberoskopia (fiberoptic bronchoscopy – FOB) to małoinwazyjna procedura medyczna, powszechnie używana w diagnostyce i leczeniu chorób układu oddechowego. Zabieg jest na ogół dobrze tolerowany i istnieje niewiele przeciwwskazań do jego stosowania. Podczas FOB wprowadzany bronchofiberoskop powoduje ostre zwężenie dróg oddechowych, mogące skutkować rozwinięciem się lub zaostrzeniem niewydolności oddychania (respiratory failure – RF). Z tego powodu pacjenci z RF mogą zostać zdyskwalifikowani z zabiegu bronchoskopowego. Nieinwazyjne techniki wspomagania oddechu, takie jak donosowa terapia wysokoprzepływowa (high-flow nasal cannula – HFNC) oraz maska do wentylacji nieinwazyjnej (non-invasive ventilation – NIV), są cenionymi metodami wsparcia układu oddechowego u pacjentów z RF, jednak możliwości ich wykorzystania u pacjentów poddawanych FOB są wciąż niejasne.
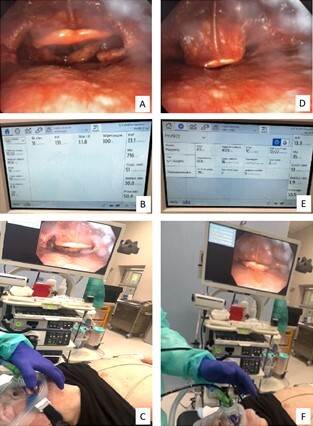
Opis przypadków:
W opracowaniu opisano przypadki pięciu pacjentów poddanych bronchoskopii z różnych wskazań. W dwóch przypadkach rozpoznano guza krtani, w jednym obecność ciała obcego powikłanego nawracającymi zapaleniami płuc, u jednej pacjentki zapalenie płuc związane z przedłużoną intubacją, a w ostatnim przypadku RF po udarze niedokrwiennym mózgu. W każdym przypadku podczas FOB zastosowano wsparcie oddychania w postaci HFNC lub NIV z powodu wysokiego ryzyka rozwoju lub zaostrzenia RF. Parametry HFNC i NIV ustawiono zgodnie z założeniami dwóch trwających obecnie badań randomizowanych.
Wnioski:
Metody wsparcia oddechowego, takie jak HFNC oraz NIV, są obiecującymi metodami u pacjentów z wysokim ryzykiem rozwinięcia się RF podczas FOB.
Bronchofiberoskopia (fiberoptic bronchoscopy – FOB) to małoinwazyjna procedura medyczna, powszechnie używana w diagnostyce i leczeniu chorób układu oddechowego. Zabieg jest na ogół dobrze tolerowany i istnieje niewiele przeciwwskazań do jego stosowania. Podczas FOB wprowadzany bronchofiberoskop powoduje ostre zwężenie dróg oddechowych, mogące skutkować rozwinięciem się lub zaostrzeniem niewydolności oddychania (respiratory failure – RF). Z tego powodu pacjenci z RF mogą zostać zdyskwalifikowani z zabiegu bronchoskopowego. Nieinwazyjne techniki wspomagania oddechu, takie jak donosowa terapia wysokoprzepływowa (high-flow nasal cannula – HFNC) oraz maska do wentylacji nieinwazyjnej (non-invasive ventilation – NIV), są cenionymi metodami wsparcia układu oddechowego u pacjentów z RF, jednak możliwości ich wykorzystania u pacjentów poddawanych FOB są wciąż niejasne.
Opis przypadków:
W opracowaniu opisano przypadki pięciu pacjentów poddanych bronchoskopii z różnych wskazań. W dwóch przypadkach rozpoznano guza krtani, w jednym obecność ciała obcego powikłanego nawracającymi zapaleniami płuc, u jednej pacjentki zapalenie płuc związane z przedłużoną intubacją, a w ostatnim przypadku RF po udarze niedokrwiennym mózgu. W każdym przypadku podczas FOB zastosowano wsparcie oddychania w postaci HFNC lub NIV z powodu wysokiego ryzyka rozwoju lub zaostrzenia RF. Parametry HFNC i NIV ustawiono zgodnie z założeniami dwóch trwających obecnie badań randomizowanych.
Wnioski:
Metody wsparcia oddechowego, takie jak HFNC oraz NIV, są obiecującymi metodami u pacjentów z wysokim ryzykiem rozwinięcia się RF podczas FOB.
REFERENCJE (21)
1.
Oraczewska A., Cofta S., Warcholiński A., Trejnowska E., Brożek G., Swinarew A. et al. The use of non-invasive respiratory assistance to facilitate bronchofiberoscopy performance in patients with hypoxemic (type one) respiratory failure – Study protocol. Adv. Med. Sci. 2023; 68(2): 474–481, doi: 10.1016/j.advms.2023.10.011.
2.
Danel A., Tobiczyk E., Warcholiński A., Trzaska-Sobczak M., Swinarew A., Brożek G. et al. May noninvasive mechanical ventilation and/ or continuous positive airway pressure increase the bronchoalveolar lavage salvage in patients with pulmonary diseases? Randomized clinical trial – Study protocol. Adv. Med. Sci. 2023; 68(2): 482–490, doi: 10.1016/j.advms.2023.10.009.
3.
Skoczyński S., Minarowski Ł., Tobiczyk E., Oraczewska A., Glinka K.., Ficek K. et al. Noninvasive ventilation-facilitated bronchofiberoscopy in patients with respiratory failure. Adv. Exp. Med. Biol. 2019; 1160: 53–64, doi: 10.1007/5584_2019_375.
4.
Skoczyński S., Ogonowski M., Tobiczyk E., Krzyżak D., Brożek G., Wierzbicka A. et al. Risk factors of complications during noninvasive mechanical ventilation -assisted flexible bronchoscopy. Adv. Med. Sci. 2021; 66(2): 246–253, doi: 10.1016/j.advms.2021.04.001.
5.
Skoczynski S., Wyskida K., Rzepka-Wrona P., Wyskida M., Uszok-Gawel E., Bartocha D. et al. Novel method of noninvasive ventilation supported therapeutic lavage in pulmonary alveolar proteinosis proves to relieve dyspnea, normalize pulmonary function test results and recover exercise capacity: a short communication. J. Thorac. Dis. 2018; 10(4): 2467–2473, doi: 10.21037/jtd.2018.04.12.
6.
Yilmazel Ucar E., Araz Ö., Kerget B., Akgun M., Saglam L. Comparison of high-flow and conventional nasal cannula oxygen in patients undergoing endobronchial ultrasonography. Intern. Med. J. 2021; 51(11): 1935–1939, doi: 10.1111/imj.15001.
7.
Du Rand I.A., Blaikley J., Booton R., Chaudhuri N., Gupta V., Khalid S. et al. British Thoracic Society guideline for diagnostic flexible bronchosco-py in adults: accredited by NICE. Thorax 2013; 68 Supp 1: i1–i44, doi: 10.1136/thoraxjnl-2013-203618.
8.
Roca O., Messika J., Caralt B., García-de-Acilu M., Sztrymf B., Ricard J.D. et al. Predicting success of high-flow nasal cannula in pneumonia patients with hypoxemic respiratory failure: The utility of the ROX index. J. Crit. Care 2016; 35: 200–205, doi: 10.1016/j.jcrc.2016.05.022.
9.
Pelaia C., Bruni A., Garofalo E., Rovida S., Arrighi E., Cammarota G. et al. Oxygenation strategies during flexible bronchoscopy: a review of the literature. Respir. Res. 2021; 22(1): 253, doi: 10.1186/s12931-021-01846-1.
10.
Sharma S., Danckers M., Sanghavi D.K., Chakraborty R.K. High-Flow Nasal Cannula. [Updated 2023 Apr 6]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024. Available from: https://www.ncbi.nlm.nih.gov/b... [accessed on 25 May 2024].
11.
Rochwerg B., Brochard L., Elliott M.W., Hess D., Hill N.S., Nava S. et al. Official ERS/ATS clinical practice guidelines: noninvasive ventilation for acute respiratory failure. Eur. Respir. J. 2017; 50(2): 1602426, doi: 10.1183/13993003.02426-2016.
12.
Su C.L., Chiang L.L., Tam K.W., Chen T.T., Hu M.C. High-flow nasal cannula for reducing hypoxemic events in patients undergoing bronchoscopy: A systematic review and meta-analysis of randomized trials. PLoS One 2021; 16(12): e0260716, doi: 10.1371/journal.pone.0260716.
13.
Thiruvenkatarajan V., Sekhar V., Wong D.T., Currie J., Van Wijk R., Ludbrook G.L. Effect of high-flow nasal oxygen on hypoxaemia during procedural sedation: a systematic review and meta-analysis. Anaesthesia 2023; 78(1): 81–92, doi: 10.1111/anae.15845.
14.
Corral-Blanco M., Sayas-Catalán J., Hernández-Voth A., Rey-Terrón L., Villena-Garrido V. High-flow nasal cannula therapy as an adjuvant therapy for respiratory support during endoscopic techniques: A narrative review. J. Clin. Med. 2023; 13(1): 81, doi: 10.3390/jcm13010081.
15.
De Jong A., Chanques G., Jaber S. Mechanical ventilation in obese ICU patients: from intubation to extubation. Crit. Care 2017; 21(1): 63, doi: 10.1186/s13054-017-1641-1.
16.
Esquinas A., Zuil M., Scala R., Chiner E. Bronchoscopy during non-invasive mechanical ventilation: a review of techniques and procedures. Arch. Bronconeumol. 2013; 49(3): 105–112, doi: 10.1016/j.arbres.2012.05.008.
17.
Papazian L., Klompas M., Luyt C.E. Ventilator-associated pneumonia in adults: a narrative review. Intensive Care Med. 2020; 46(5): 888–906, doi: 10.1007/s00134-020-05980-0.
18.
Campbell M., Sapra A. Physiology, Airflow Resistance. 2023 Apr 24. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024 Jan–. PMID: 32119288.
19.
Mora Carpio A.L., Mora J.I. Positive End-Expiratory Pressure. 2023 Aug 14. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024 Jan–. PMID: 28722933.
20.
Miller R.J., Casal R.F., Lazarus D.R., Ost D.E., Eapen G.A. Flexible bronchoscopy. Clin. Chest Med. 2018; 39(1): 1–16, doi: 10.1016/j.ccm.2017.09.002.
21.
Sircar M., Jha O.K., Chabbra G.S., Bhattacharya S. Noninvasive ventilation-assisted bronchoscopy in high-risk hypoxemic patients. Indian J. Crit. Care Med. 2019; 23(8): 363–367, doi: 10.5005/jp-journals-10071-23219.
Udostępnij
Śląski Uniwersytet Medyczny w Katowicach, jako Operator Serwisu annales.sum.edu.pl, przetwarza dane osobowe zbierane podczas odwiedzania Serwisu. Realizacja funkcji pozyskiwania informacji o Użytkownikach i ich zachowaniu odbywa się poprzez dobrowolnie wprowadzone w formularzach informacje, zapisywanie w urządzeniach końcowych plików cookies (tzw. ciasteczka), a także poprzez gromadzenie logów serwera www, będącego w posiadaniu Operatora Serwisu. Dane, w tym pliki cookies, wykorzystywane są w celu realizacji usług zgodnie z Polityką prywatności.
Możesz wyrazić zgodę na przetwarzanie danych w tych celach, odmówić zgody lub uzyskać dostęp do bardziej szczegółowych informacji.
Możesz wyrazić zgodę na przetwarzanie danych w tych celach, odmówić zgody lub uzyskać dostęp do bardziej szczegółowych informacji.