Bieżący numer
Artykuły zaakceptowane
O czasopiśmie
Rada Naukowa
Kolegium Redakcyjne
Polityka prawno-archiwizacyjna
Kodeks etyki publikacyjnej
Wydawca
Informacja o przetwarzaniu danych osobowych w ramach plików cookies oraz subskrypcji newslettera
Archiwum
Dla autorów
Dla recenzentów
Kontakt
Recenzenci
Recenzenci rocznika 2025
Recenzenci rocznika 2024
Recenzenci rocznika 2023
Recenzenci rocznika 2022
Recenzenci rocznika 2021
Recenzenci rocznika 2020
Recenzenci rocznika 2019
Recenzenci rocznika 2018
Recenzenci rocznika 2017
Recenzenci rocznika 2016
Recenzenci rocznika 2015
Recenzenci rocznika 2014
Recenzenci rocznika 2013
Recenzenci rocznika 2012
Polecamy
Śląski Uniwersytet Medyczny w Katowicach
Sklep Wydawnictw SUM
Biblioteka Główna SUM
Polityka prywatności
Deklaracja dostępności
Recenzenci
Recenzenci rocznika 2025
Recenzenci rocznika 2024
Recenzenci rocznika 2023
Recenzenci rocznika 2022
Recenzenci rocznika 2021
Recenzenci rocznika 2020
Recenzenci rocznika 2019
Recenzenci rocznika 2018
Recenzenci rocznika 2017
Recenzenci rocznika 2016
Recenzenci rocznika 2015
Recenzenci rocznika 2014
Recenzenci rocznika 2013
Recenzenci rocznika 2012
Ciąża powikłana wysiękiem opłucnowym płodu u matki z COVID-19 – opis przypadku
1
Department of Gynaecology, Obstetrics and Oncological Gynaecology, Faculty of Medical Sciences in Zabrze, Medical University of Silesia, Katowice, Poland
Autor do korespondencji
Natalia Filochowska
Katedra i Oddział Kliniczny Ginekologii, Położnictwa i Ginekologii Onkologicznej, ul. Stefana Batorego 15, 41-902 Bytom
Katedra i Oddział Kliniczny Ginekologii, Położnictwa i Ginekologii Onkologicznej, ul. Stefana Batorego 15, 41-902 Bytom
Ann. Acad. Med. Siles. 2024;78:89-93
SŁOWA KLUCZOWE
DZIEDZINY
STRESZCZENIE
Choroba COVID-19 (coronavirus disease 2019), powodowana wirusem SARS-CoV-2 (severe acute respiratory
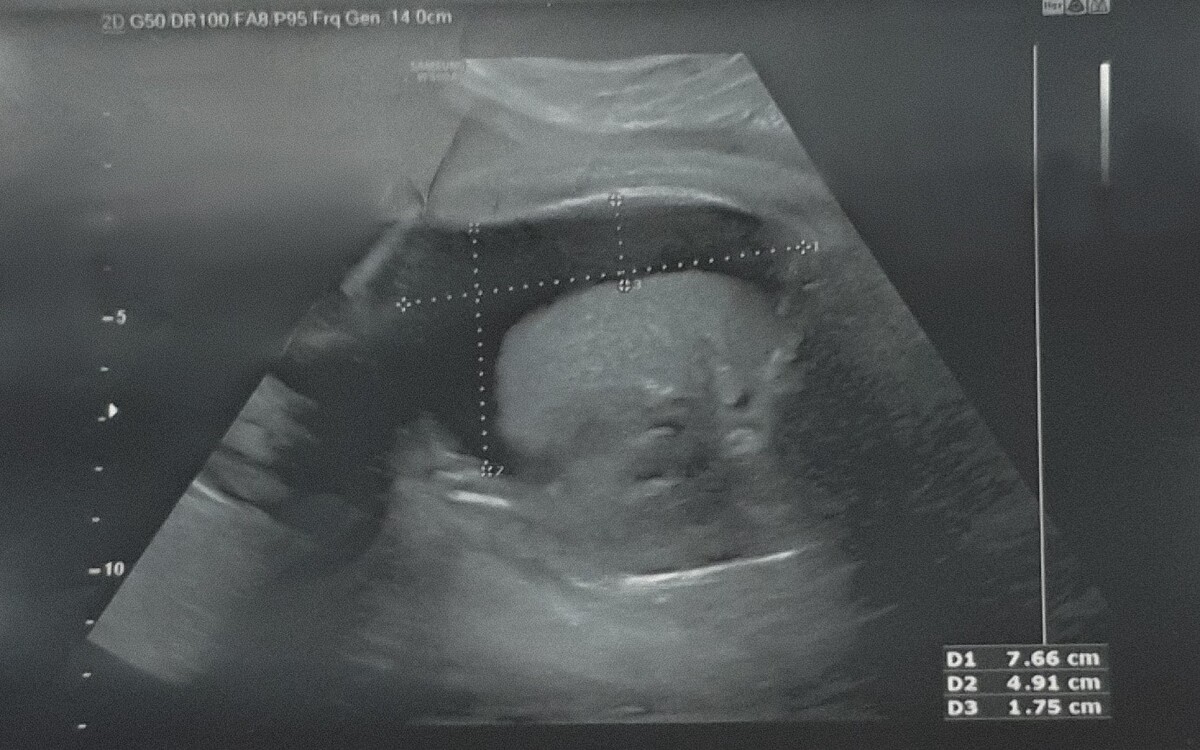
syndrome coronavirus 2), który może prowadzić do ciężkiej niewydolności oddechowej, stała się realnym zagrożeniem dla kobiet w ciąży. Mimo iż wertykalna transmisja wirusa przez łożysko wydaje się rzadka, istnieje coraz więcej dowodów na to, że zakażenie SARS-CoV-2 może być przyczyną powikłań w czasie ciąży. Opisany przypadek dotyczy ciąży powikłanej wysiękiem w prawej jamie opłucnej płodu po potwierdzeniu zakażenia SARS-CoV-2 u matki w III trymestrze ciąży. Według naszej wiedzy do tej pory opisano cztery podobne przypadki. Kobieta, 29-letnia, w 37 tygodniu ciąży, zgłosiła się do kliniki z powodu wysięku w prawej jamie opłucnowej u płodu. W 34 tygodniu ciąży pacjentka chorowała na COVID-19 z objawami ogólnego osłabienia i gorączką. Zakażenie SARS-CoV-2 potwierdzono testem PCR. W 38 tygodniu ciąży odbył się poród siłami natury. Noworodek płci męskiej, żywy, donoszony, z oceną w skali Apgar 6/7/8 pkt; zastosowano wspomaganie oddychania CPAP (continuous positive airway pressure). Ze względu na zaburzenia oddychania dziecko przekazano na oddział intensywnej terapii bezpośrednio po urodzeniu. Wynik testu antygenowego był ujemny. W badaniu ultrasonograficznym stwierdzono zapadnięcie się płuca prawego oraz obecność płynu w prawej jamie opłucnej. W dalszych etapach wykluczono stan zapalny, wrodzoną infekcję TORCH, zakażenie wirusem Coxsackie z grupy B, zaburzenia chromosomalne oraz wady anatomiczne. W trakcie hospitalizacji zastosowano drenaż jamy opłucnej, uzyskując łącznie 850 ml płynu limfatycznego. Podejrzewamy możliwy związek przyczynowy między nieimmunologicznym obrzękiem płodu a chorobą COVID-19.
REFERENCJE (19)
1.
Schwartz D.A. An analysis of 38 pregnant women with COVID-19, their newborn infants, and maternal-fetal transmission of SARS-CoV-2: maternal coronavirus infections and pregnancy outcomes. Arch. Pathol. Lab. Med. 2020; 144(7): 799–805, doi: 10.5858/arpa.2020-0901-SA.
2.
Shende P., Gaikwad P., Gandhewar M., Ukey P., Bhide A., Patel V. et al. Persistence of SARS-CoV-2 in the first trimester placenta leading to transplacental transmission and fetal demise from an asymptomatic mother. Hum. Reprod. 2021; 36(4): 899–906, doi: 10.1093/humrep/deaa367.
3.
Rodrigues M.L., Gasparinho G., Sepúlveda F., Matos T. Signs suggestive of congenital SARS-CoV-2 infection with intrauterine fetal death: A case report. Eur. J. Obstet. Gynecol. Reprod. Biol. 2021; 256: 508–509, doi: 10.1016/j.ejogrb.2020.11.042.
4.
Pilarska I., Bizon M., Sawicki W. Influence of COVID-19 infection on placental function. Ginekol. Pol. 2023; 94(1): 79–83, doi: 10.5603/GP.a2022.0139.
5.
Kumar D., Verma S., Mysorekar I.U. COVID-19 and pregnancy: clinical outcomes; mechanisms, and vaccine efficacy. Transl. Res. 2023; 251: 84–95, doi: 10.1016/j.trsl.2022.08.007.
6.
Patanè L., Morotti D., Giunta M.R., Sigismondi C., Piccoli M.G., Frigerio L. et al. Vertical transmission of coronavirus disease 2019: severe acute respiratory syndrome coronavirus 2 RNA on the fetal side of the placenta in pregnancies with coronavirus disease 2019–positive mothers and neonates at birth. Am. J. Obstet. Gynecol. MFM 2020; 2(3): 100145, doi: 10.1016/j.ajogmf.2020.100145.
7.
Oncel M.Y., Akın I.M., Kanburoglu M.K., Tayman C., Coskun S., Narter F. et al. A multicenter study on epidemiological and clinical characteristics of 125 newborns born to women infected with COVID-19 by Turkish Neonatal Society. Eur. J. Pediatr. 2021; 180(3): 733–742, doi: 10.1007/s00431-020-03767-5.
8.
Gubbari C., Govindarajan V., Reddy C., Raman P., Supriya M. Newborn with nonimmune hydrops secondary to fetal COVID-19 Myocarditis. Indian J. Pediatr. 2022; 89(1): 99, doi: 10.1007/s12098-021-03950-y.
9.
Popescu D.E., Cioca A., Muresan C., Navolan D., Gui A., Pop O. et al. A case of COVID-19 pregnancy complicated with hydrops fetalis and intrauterine death. Medicina (Kaunas) 2021; 57(7): 667, doi: 10.3390/medicina57070667.
10.
Hsu A.L., Guan M., Johannesen E., Stephens A.J., Khaleel N., Kagan N. et al. Placental SARS‐CoV‐2 in a pregnant woman with mild COVID‐19 disease. J. Med. Virol. 2021; 93(2): 1038–1044, doi: 10.1002/jmv.26386.
11.
Baud D., Greub G., Favre G., Gengler C., Jaton K., Dubruc E. et al. Second-trimester miscarriage in a pregnant woman with SARS-CoV-2 infection. JAMA 2020; 323(21): 2198–2200, doi: 10.1001/jama.2020.7233.
12.
Kiappe O.P., Santos da Cruz N.F., Rosa P.A.C., Arrais L., Bueno de Moraes N.S. Ocular assessments of a series of newborns gestationally exposed to maternal COVID-19 infection. JAMA Ophthalmol. 2021; 139(7): 777–780, doi: 10.1001/jamaophthalmol.2021.1088.
13.
Krasniqi F., Pistulli E., Gashi A.M., Krasniqi I. Non-immunologic hydrops fetalis and coronavirus disease (COVID-19) – A case report. Ro. J. Pediatr. 2021; 70(1): 75–79, doi: 10.37897/RJP.2021.1.14.
14.
Bellini C., Hennekam R.C.M., Fulcheri E., Rutigliani M., Morcaldi G., Boccardo F. et al. Etiology of nonimmune hydrops fetalis: a systematic review. Am. J. Med. Genet. A 2009; 149A(5): 844–851, doi: 10.1002/ajmg.a.32655.
15.
Lima A.R.O., Cardoso C.C., Bentim P.R.B., Voloch C.M., Rossi Á.D., da Costa R.M.M.S.C. et al. Maternal SARS-CoV-2 infection associated to systemic inflammatory response and pericardial effusion in the newborn: a case report. J. Pediatric Infect. Dis. Soc. 2021; 10(4): 536–539, doi: 10.1093/jpids/piaa133.
16.
Zeng H., Xu C., Fan J., Tang Y., Deng Q., Zhang W. et al. Antibodies in infants born to mothers with COVID-19 pneumonia. JAMA 2020; 323(18): 1848–1849, doi: 10.1001/jama.2020.4861.
17.
Yang H., Sun G., Tang F., Peng M., Gao Y., Peng J. et al. Clinical features and outcomes of pregnant women suspected of coronavirus disease 2019. J. Infect. 2020; 81(1): e40–e44, doi: 10.1016/j.jinf.2020.04.003.
18.
Askary E., Poordast T., Shiravani Z., Ali M.A., Hashemi A., Naseri R. et al. Coronavirus disease 2019 (COVID-19) manifestations during pregnancy in all three trimesters: A case series. Int. J. Reprod. Biomed. 2021; 19(2): 191–204, doi: 10.18502/ijrm.v19i2.8477.
19.
Kyle M.H., Glassman M.E., Khan A., Fernández C.R., Hanft E., Emeruwa U.N. et al. A review of newborn outcomes during the COVID-19 pandemic. Semin. Perinatol. 2020; 44(7): 151286, doi: 10.1016/j.semperi.2020.151286.
Udostępnij
ARTYKUŁ POWIĄZANY
Śląski Uniwersytet Medyczny w Katowicach, jako Operator Serwisu annales.sum.edu.pl, przetwarza dane osobowe zbierane podczas odwiedzania Serwisu. Realizacja funkcji pozyskiwania informacji o Użytkownikach i ich zachowaniu odbywa się poprzez dobrowolnie wprowadzone w formularzach informacje, zapisywanie w urządzeniach końcowych plików cookies (tzw. ciasteczka), a także poprzez gromadzenie logów serwera www, będącego w posiadaniu Operatora Serwisu. Dane, w tym pliki cookies, wykorzystywane są w celu realizacji usług zgodnie z Polityką prywatności.
Możesz wyrazić zgodę na przetwarzanie danych w tych celach, odmówić zgody lub uzyskać dostęp do bardziej szczegółowych informacji.
Możesz wyrazić zgodę na przetwarzanie danych w tych celach, odmówić zgody lub uzyskać dostęp do bardziej szczegółowych informacji.