Bieżący numer
Artykuły zaakceptowane
O czasopiśmie
Rada Naukowa
Kolegium Redakcyjne
Polityka prawno-archiwizacyjna
Kodeks etyki publikacyjnej
Wydawca
Informacja o przetwarzaniu danych osobowych w ramach plików cookies oraz subskrypcji newslettera
Archiwum
Dla autorów
Dla recenzentów
Kontakt
Recenzenci
Recenzenci rocznika 2025
Recenzenci rocznika 2024
Recenzenci rocznika 2023
Recenzenci rocznika 2022
Recenzenci rocznika 2021
Recenzenci rocznika 2020
Recenzenci rocznika 2019
Recenzenci rocznika 2018
Recenzenci rocznika 2017
Recenzenci rocznika 2016
Recenzenci rocznika 2015
Recenzenci rocznika 2014
Recenzenci rocznika 2013
Recenzenci rocznika 2012
Polecamy
Śląski Uniwersytet Medyczny w Katowicach
Sklep Wydawnictw SUM
Biblioteka Główna SUM
Polityka prywatności
Deklaracja dostępności
Recenzenci
Recenzenci rocznika 2025
Recenzenci rocznika 2024
Recenzenci rocznika 2023
Recenzenci rocznika 2022
Recenzenci rocznika 2021
Recenzenci rocznika 2020
Recenzenci rocznika 2019
Recenzenci rocznika 2018
Recenzenci rocznika 2017
Recenzenci rocznika 2016
Recenzenci rocznika 2015
Recenzenci rocznika 2014
Recenzenci rocznika 2013
Recenzenci rocznika 2012
Poziom akceptacji choroby i jej związek z jakością życia pacjentów z padaczką
1
Instytut Medyczny, Uczelnia Państwowa im. Jana Grodka w Sanoku / Faculty of Medical Science, Jan Grodek State University in Sanok, Poland
2
Katedra i Zakład Toksykologii, Analizy Toksykologicznej i Bioanalizy, Wydział Nauk Farmaceutycznym w Sosnowcu, Śląski Uniwersytet Medyczny w Katowicach / Department of Toxicology, Toxicological Analysis and Bioanalysis, Faculty of Pharmaceutical Sciences in Sosnowiec, Medical University of Silesia, Katowice, Poland
3
Szpital Powiatowy w Lesku / District Hospital in Lesko, Poland
Autor do korespondencji
Wojciech Roczniak
Uczelnia Państwowa im. Jana Grodka w Sanoku, Instytut Medyczny, ul. Mickiewicza 21, 38-500 Sanok
Uczelnia Państwowa im. Jana Grodka w Sanoku, Instytut Medyczny, ul. Mickiewicza 21, 38-500 Sanok
Ann. Acad. Med. Siles. 2025;79:106-114
SŁOWA KLUCZOWE
DZIEDZINY
STRESZCZENIE
Wprowadzenie:
Padaczka to przewlekła choroba neurologiczna o dynamicznym przebiegu. Narzuca ograniczenia codziennego życia, które mogą negatywnie wpływać na akceptację choroby, a tym samym na jakość życia osób nią dotkniętych. Niemożność pogodzenia się z trudną sytuacją wywołuje dyskomfort psychiczny i obniżenie poczucia własnej wartości. Akceptacja choroby wpływa pozytywnie na proces leczenia oraz podnosi ocenę jakości życia. Celem pracy była ocena poziomu akceptacji choroby i jej związku z jakością życia pacjentów z padaczką.
Materiał i metody:
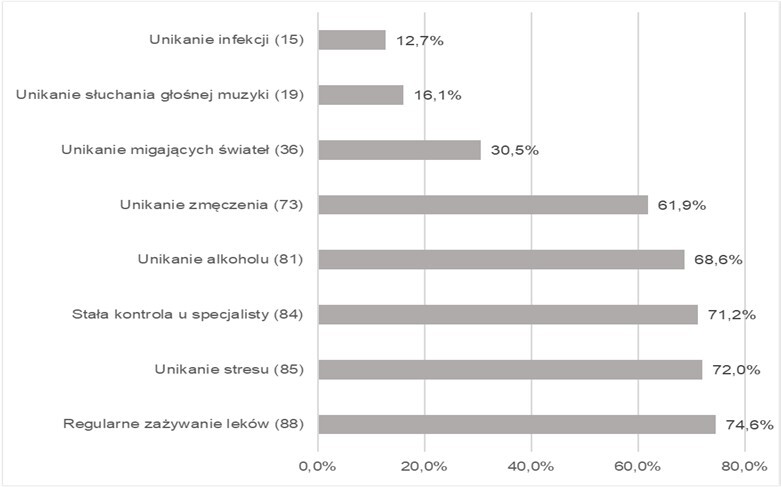
W pracy zastosowano metodę sondażu diagnostycznego z wykorzystaniem autorskiego formularza ankiety oraz standaryzowanych kwestionariuszy: Skali akceptacji choroby (Acceptance of Illness Scale – AIS) i kwestionariusza oceny jakości życia SF-36 (36-Item Short Form Health Survey). Uzyskane dane opracowano z użyciem arkusza kalkulacyjnego MS Excel oraz oprogramowania statystycznego JASP. Zebrane informacje zobrazowano za pomocą tabel i ryciny.
Wyniki:
Większość badanych miała trudności z przystosowaniem się do ograniczeń narzuconych przez chorobę. Pacjenci, którzy zaakceptowali chorobę, wykazywali wyższy poziom jakości życia niż pacjenci, którzy jej nie akceptowali. Wraz ze wzrostem częstości występowania napadów zmniejszała się akceptacja choroby i pogarszała jakość życia ankietowanych. Akceptacja choroby i jakość życia ankietowanych nie zmieniały się istotnie wraz z wydłużającym się czasem trwania choroby.
Wnioski:
Akceptacja choroby jest jednym z najważniejszych elementów przystosowania pacjenta do życia z przewlekłą lub nieuleczalną chorobą. Na jej poziom w badanej grupie wpływały wykształcenie i częstotliwość napadów, natomiast nie miały na nią wpływu płeć ani posiadanie rodziny. Akceptacja choroby wykazywała silny związek z jakością życia.
Padaczka to przewlekła choroba neurologiczna o dynamicznym przebiegu. Narzuca ograniczenia codziennego życia, które mogą negatywnie wpływać na akceptację choroby, a tym samym na jakość życia osób nią dotkniętych. Niemożność pogodzenia się z trudną sytuacją wywołuje dyskomfort psychiczny i obniżenie poczucia własnej wartości. Akceptacja choroby wpływa pozytywnie na proces leczenia oraz podnosi ocenę jakości życia. Celem pracy była ocena poziomu akceptacji choroby i jej związku z jakością życia pacjentów z padaczką.
Materiał i metody:
W pracy zastosowano metodę sondażu diagnostycznego z wykorzystaniem autorskiego formularza ankiety oraz standaryzowanych kwestionariuszy: Skali akceptacji choroby (Acceptance of Illness Scale – AIS) i kwestionariusza oceny jakości życia SF-36 (36-Item Short Form Health Survey). Uzyskane dane opracowano z użyciem arkusza kalkulacyjnego MS Excel oraz oprogramowania statystycznego JASP. Zebrane informacje zobrazowano za pomocą tabel i ryciny.
Wyniki:
Większość badanych miała trudności z przystosowaniem się do ograniczeń narzuconych przez chorobę. Pacjenci, którzy zaakceptowali chorobę, wykazywali wyższy poziom jakości życia niż pacjenci, którzy jej nie akceptowali. Wraz ze wzrostem częstości występowania napadów zmniejszała się akceptacja choroby i pogarszała jakość życia ankietowanych. Akceptacja choroby i jakość życia ankietowanych nie zmieniały się istotnie wraz z wydłużającym się czasem trwania choroby.
Wnioski:
Akceptacja choroby jest jednym z najważniejszych elementów przystosowania pacjenta do życia z przewlekłą lub nieuleczalną chorobą. Na jej poziom w badanej grupie wpływały wykształcenie i częstotliwość napadów, natomiast nie miały na nią wpływu płeć ani posiadanie rodziny. Akceptacja choroby wykazywała silny związek z jakością życia.
REFERENCJE (36)
1.
Adamkiewicz B., Głąbiński A., Klimek A. Neurologia dla studentów wydziału pielęgniarstwa. Wolters Kluwer Polska. Kraków 2010.
2.
Fisher R.S., Acevedo C., Arzimanoglou A., Bogacz A., Cross J.H., Elger C.E., Engel J. Jr i wsp. ILAE official report: a practical clinical definition of epilepsy. Epilepsia 2014; 55(4): 475–482, doi: 10.1111/epi.12550.
3.
Fisher R.S., Cross J.H., French J.A., Higurashi N., Hirsch E., Jansen F.E. i wsp. Operational classification of seizure types by the International League Against Epilepsy: Position Paper of the ILAE Commission for Classification and Terminology. Epilepsia 2017; 58(4): 522–530, doi: 10.1111/epi.13670.
4.
Sperling M.R. New definition and classifications of epilepsy among highlights of the American Epilepsy Society annual meeting. US Neurology 2017; 13(1): 13–15, doi: 10.17925/USN.2017.13.01.13.
5.
Pimentel J., Tojal R., Morgado J. Epilepsy and physical exercise. Seizure 2015; 25: 87–94, doi: 10.1016/j.seizure.2014.09.015.
6.
Pitkänen A., Ekolle Ndode-Ekane X., Lapinlampi N., Puhakka N. Epilepsy biomarkers - Toward etiology and pathology specificity. Neurobiol. Dis. 2019; 123: 42–58, doi: 10.1016/j.nbd.2018.05.007.
7.
Beghi E. The epidemiology of epilepsy. Neuroepidemiology 2020; 54(2): 185–191, doi: 10.1159/000503831.
8.
Wytyczne resuscytacji 2021. J. Andres [red.]. Polska Rada Resuscytacji. Kraków 2022.
9.
Padaczka: etiologia. J. Jędrzejczak, M. Mazurkiewicz-Bełdzińska [red.]. Wyd. Lekarskie PZWL. Warszawa 2018.
10.
Werz M.A., Pita I.L. Zespoły padaczkowe. J. Jędrzejczak [red. wyd. pol.]. Edra Urban & Partner. Wrocław 2013.
11.
Padaczka u kobiet. J. Jędrzejczak, B. Majkowska-Zwolińska [red.]. Edra Urban & Partner. Wrocław 2013.
12.
Mojs E., Gajewska E., Głowacka M.D., Samborski W. Występowanie zaburzeń poznawczych i emocji w padaczce i ich implikacje dla terapii. Roczniki Pomorskiej Akademii Medycznej w Szczecinie 2007; 53(3): 82–87.
13.
Thompson P.J., Corcoran R. Everyday memory failures in people with epilepsy. Epilepsia 1992; 33(Suppl 6): S18–20.
14.
Olejniczak D., Kowalczyk J., Staniszewska A. Funkcjonowanie społeczne chorych na padaczkę. J. Educ. Health Sport 2016; 6(1): 118–128, doi: 10.5281/zenodo.44833.
15.
Witt J.A., Helmstaedter C. How can we overcome neuropsychological adverse effects of antiepileptic drugs? Expert Opin. Pharmacother. 2017; 18(6): 551–554, doi: 10.1080/14656566.2017.1309025.
16.
International Bureau for Epilepsy – IBE [online] https://www.ibe-epilepsy.org/ [dostęp: 04.05.2024 r.].
17.
Saha R., Mohapatra S., Kar S.K., Tekkalaki B., Anand K.S. Causative factors and phenomenology of depression in epilepsy – a review. Int. J. Epilepsy 2017; 4(1): 70–78, doi: 10.1016/j.ijep.2017.01.001.
18.
Girzelska J. Jakość życia a wsparcie społeczne osób cierpiących na padaczkę. Wyd. Innovatio Press. Lublin 2019.
19.
Juczyński Z. NPPPZ – Narzędzia Pomiaru w Promocji i Psychologii Zdrowia. Pracownia Testów Psychologicznych Polskiego Towarzystwa Psychologicznego. Warszawa 2012.
20.
Juczyński Z. Zmaganie się z nieuleczalną chorobą – mobilizacja osobistych potencjałów zdrowia. Sztuka Leczenia 2016; 1: 19–29.
21.
What quality of life? The WHOQOL Group. World Health Organization Quality of Life Assessment. World Health Forum 1996; 17(4): 354–356, https://iris.who.int/bitstream....
22.
Kłak A., Mińko M., Siwczyńska D. Metody kwestionariuszowe badania jakości życia. Probl. Hig. Epidemiol. 2012; 93(4): 632–638.
23.
Pulsipher D.T., Seidenberg M., Jones J., Hermann B. Quality of life and comorbid medical and psychiatric conditions in temporal lobe epilepsy. Epilepsy Behav. 2006; 9(3): 510–514, doi: 10.1016/j.yebeh.2006.07.014.
24.
Baker G.A., Hargis E., Hsih M.M., Mounfield H., Arzimanoglou A., Glauser T. i wsp. Perceived impact of epilepsy in teenagers and young adults: an international survey. Epilepsy Behav. 2008; 12(3): 395–401, doi: 10.1016/j.yebeh.2007.11.001.
25.
International Bureau for Epilepsy. IBE Epilepsy and Cognitive Function Survey: summary of results [pdf]. Prepared by Chandler Chicco Agency / Data analysis carried out by Digitab. Heemstede, Netherlands; 2004, https://www.ibeepilepsy.org/do....
26.
Jacoby A., Snape D., Baker G.A. Czynniki determinujące jakość życia chorych na padaczkę. Neurol. Dypl. 2010; 5(5): 45–61.
27.
Jensen R., Dam M. Public attitudes toward epilepsy in Denmark. Epilepsia 1992; 33(3): 459–463, doi: 10.1111/j.1528-1157.1992.tb01691.x.
28.
Staniszewska A., Sobiecki M., Duda-Zalewska A., Religioni U., Juszczyk G., Tatara T. i wsp. Aktywność zawodowa chorych na padaczkę. Med. Pracy 2015; 66(3): 343–350, doi: 10.13075/mp.5893.00051.
29.
Rosińczuk-Tonderys J., Calkosiński I., Uchmanowicz I., Hulisz K. Problemy codziennego funkcjonowania chorych na padaczkę. Nursing Problems / Problemy Pielęgniarstwa 2010; 18(4): 371–378.
30.
Kupcewicz E., Abramowicz A. Wpływ wybranych czynników socjodemograficznych na stopień akceptacji choroby i poziom satysfakcji z życia u pacjentów leczonych z powodu przewlekłej obturacyjnej choroby płuc. Hygeia Public Health 2015; 50(1): 142–148.
31.
Sawicka K., Wieczorek A., Łuczyk R., Wawryniuk A., Prasał M. Ocena wybranych aspektów jakości życia w grupie pacjentów z nadciśnieniem tętniczym. J. Educ. Health Sport 2016; 6(11): 161–178, doi: 10.5281/zenodo.164945.
32.
Król J., Szcześniak M., Koziarska D., Rzepa T. Akceptacja choroby i postrzeganie czasu u osób leczonych immunomodulacyjnie z rzutowo-remisyjną postacią stwardnienia rozsianego (SM-RR). Psychiatr. Pol. 2015; 49(5): 911–920, doi: 10.12740/PP/38740.
33.
Tedrus G.M.A.S., Crepaldi C.R., de Almeida Fischer B. Quality of life perception in patients with epilepsy for a period of 4 years. Epilepsy Behav. 2020; 111: 107318, doi: 10.1016/j.yebeh.2020.107318.
34.
Honari B., Homam S.M., Nabipour M., Mostafavian Z., Farajpour A., Sahbaie N. Epilepsy and quality of life in Iranian epileptic patients. J. Patient Rep. Outcomes 2021; 5(1): 16, doi: 10.1186/s41687-021-00292-3.
35.
Bujan Kovač A., Petelin Gadže Ž., Tudor K.I., Nanković S., Šulentić V., Poljaković Z. i wsp. Quality of life in patients with epilepsy – single centre experience. Acta Clin. Croat. 2021; 60(Suppl 3): 16–24, doi: 10.20471/acc.2021.60.s3.02.
36.
Strzelczyk A., Aledo-Serrano A., Coppola A., Didelot A., Bates E., Sainz-Fuertes R. i wsp. The impact of epilepsy on quality of life: Findings from a European survey. Epilepsy Behav. 2023; 142: 109179, doi: 10.1016/j.yebeh.2023.109179.
Udostępnij
ARTYKUŁ POWIĄZANY
Śląski Uniwersytet Medyczny w Katowicach, jako Operator Serwisu annales.sum.edu.pl, przetwarza dane osobowe zbierane podczas odwiedzania Serwisu. Realizacja funkcji pozyskiwania informacji o Użytkownikach i ich zachowaniu odbywa się poprzez dobrowolnie wprowadzone w formularzach informacje, zapisywanie w urządzeniach końcowych plików cookies (tzw. ciasteczka), a także poprzez gromadzenie logów serwera www, będącego w posiadaniu Operatora Serwisu. Dane, w tym pliki cookies, wykorzystywane są w celu realizacji usług zgodnie z Polityką prywatności.
Możesz wyrazić zgodę na przetwarzanie danych w tych celach, odmówić zgody lub uzyskać dostęp do bardziej szczegółowych informacji.
Możesz wyrazić zgodę na przetwarzanie danych w tych celach, odmówić zgody lub uzyskać dostęp do bardziej szczegółowych informacji.